La higiene de manos no es un nuevo concepto dentro de la atención de la salud, y muchos centros de salud de todo el mundo ya tienen políticas bien establecidas y llevan a cabo programas regulares de formación en este ámbito. Cada vez más se están realizando acciones encaminadas a fortalecer dichos programas, entre ellas la inclusión de soluciones de lavado a base de alcohol en el lugar de atención médica y otras relacionadas (Sánchez García, 2020).
En los inicios de la práctica de la medicina, el lavado de las manos no siempre estuvo relacionado con el cuidado de las personas hospitalizadas. El desconocimiento de las formas de transmisión de las enfermedades, los microorganismos y la importancia de la higiene como medida profiláctica en la prevención de las enfermedades infecciosas convertía la atención médica en una práctica insalubre en sí misma.
A inicios del siglo XXI, se desarrollaron estudios que identificaron la incidencia y prevalencia de pacientes con daños durante la hospitalización. La magnitud del problema atrajo la atención de profesionales, investigadores, grupos de derechos de pacientes y de la sociedad en general.
Este escenario complejo, o esta necesidad imperante, fue el catalizador directo para la inclusión del tema en las políticas de salud internacionales, culminando con el surgimiento de la Alianza para la Seguridad del Paciente de la Organización Mundial de la Salud (OMS) en el año 2004.
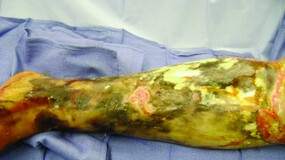
Las Infecciones Asociadas a la Atención en Salud (IAAS) han sido consideradas un evento de alto impacto en salud pública debido a su alta morbilidad, mortalidad, al aumento en la estancia hospitalaria y a la importante carga que impone a los pacientes, al personal y al sistema de salud.
La higiene de manos constituye en gran medida el núcleo de las precauciones estándar y es, indiscutiblemente, la medida más eficaz para el control de las infecciones. La aplicación de la estrategia es fundamental para conseguir un efecto en la seguridad del paciente; por consiguiente, las acciones definidas en este documento están orientadas a incorporar una higiene de manos eficaz y efectiva en todos los elementos de la prestación asistencial.
Para entender el objetivo de la higiene de manos, es esencial conocer las características normales de la piel. La piel está normalmente colonizada y diferentes áreas de piel tienen distintos índices de colonias bacterianas. Específicamente, se distinguen dos tipos de flora: la flora residente (profunda, difícil de eliminar y generalmente de baja patogenicidad) y la flora transitoria (superficial, adquirida por contacto y responsable de la mayoría de las IAAS). Es esta flora transitoria, cargada de patógenos, la que se elimina eficazmente con el lavado o la fricción con soluciones alcohólicas. El personal sanitario se convierte, sin querer, en el principal vector de esta flora transitoria entre pacientes y áreas de riesgo si no se adhiere a los cinco momentos clave de la higiene de manos (antes del contacto con el paciente, antes de una tarea limpia/aséptica, después del riesgo de exposición a fluidos corporales, después del contacto con el paciente y después del contacto con el entorno del paciente) (OPS/OMS).
La visibilización de una problemática institucional es el punto de partida para generar el cambio y revertir los resultados. Implementar una propuesta de trabajo debe incluir a la cultura como eje central para evitar el adoctrinamiento y las recetas conductuales.
Las teorías del aprendizaje adulto sobre andragogía han demostrado que no se trata de decirle al profesional lo que debe hacer, sino de implicarlo en el cambio a través del aprendizaje experiencial. Este cambio de cultura de seguridad implica un proceso gradual, en el que es importante superar distintas etapas. Sin una cultura que respalde la seguridad, todas las acciones que se emprendan serán infructuosas y la organización jamás logrará posicionarse como altamente confiable. Mantener el propio comportamiento cuando este difiere del de la comunidad requiere gran resistencia y determinación (Taylor, 2006).
Aprender es un proceso interior que requiere la movilización de factores relacionados con el deseo, la motivación, la conexión con lo que se aprende y, sin duda, con un compromiso (Menéndez, 2020).
El personal de salud es la primera barrera de defensa contra las IAAS. Su compromiso individual con la higiene de manos tiene un impacto directo en la reducción de la transmisión de patógenos, el acortamiento de las estancias hospitalarias y, en última instancia, en la disminución de la mortalidad. Motivar y empoderar a este personal es la inversión más rentable en seguridad del paciente. Esto implica un profundo respeto por su autonomía profesional y la aplicación de pedagogías para la implementación diferenciadas, que asumen el reto complejo de variar las estrategias, adecuarlas a cada grupo o equipo e, incluso, a cada integrante. Su planificación rompe la homogeneidad de la vara, utilizando diversas metodologías para encontrar adaptaciones que funcionen (Podestá, 2020).
Para lograr esta transformación cultural, el rol del director debe incluir una convergencia de enfoques provenientes de la filosofía política (Directores: líderes en acción. Transformando la escuela, 2020). Los líderes de la salud deben poseer la capacidad de transformar mediante la comunicación. “Las configuraciones del ámbito de ejercicio y las condiciones de trabajo de los equipos directivos están cambiando significativamente en lo que va del siglo XXI, con diferentes matices en cada país y con mayores exigencias” (Peire, 2019).
Cuando se trata de construir una mirada común sobre las prioridades organizativas, como lo es una adherencia a una técnica científica, se precisa que la comunicación tenga un nivel de contenido y un nivel de relación, de tal manera que el último clasifica al primero y es, por tanto, una metacomunicación (Watzlawick, 1989). La literatura científica sobre seguridad del paciente muestra numerosos ejemplos de errores médicos causados por una deficiente comunicación del equipo de salud. Por ello, “la comunicación efectiva es una de las metas internacionales en seguridad del paciente. Cuando la comunicación es efectiva, lo cual implica que sea oportuna, precisa, completa, inequívoca y comprendida por quien la recibe, disminuye errores y da como resultado una mejora en la cultura” (La comunicación efectiva, 2022).
Uno de los pilares de la transparencia de la gestión es contar con un plan estratégico de trabajo definiendo la problemática y direccionando los desafíos prioritarios. El aprendizaje no es algo externo: toma cuerpo, se interioriza, recorre nuestros más íntimos sentimientos hasta nublarse en nuestra memoria. Estos conocimientos pueden cambiar el mundo, pero necesitan de los propagadores de sentido (Revivir las aulas. Un libro para cambiar la educación, 2014), que son, en este ámbito, los propios farmacéuticos, enfermeros y médicos, cuya adherencia convencida a la higiene de manos se convierte en el estándar de oro de una atención segura.
Referencias bibliográficas
Martínez Osorio. La comunicación efectiva. Rev Chil Segur Paciente. 2022;5(3).
Menéndez, P. Escuelas que valgan la pena. Punto 6: ¿Qué espacios dedicamos en la escuela al desarrollo del alumno? Paidós; 2020.
Organización Panamericana de la Salud, Organización Mundial de la Salud. Los cinco momentos para la higiene de las manos. OPS/OMS.
Podestá, M.E.; Abregú, L., comp. Directores líderes en acción: transformando la escuela. Aique; 2020.
Rivas, A. Revivir las aulas: un libro para cambiar la educación. Debate; 2014.
Sánchez García, Z.T.; Hurtado Moreno, G. Lavado de manos: alternativa segura para prevenir infecciones. Medisur. 2020;18(3):492-5.
Taylor, C. La cultura del ejemplo. Cap. 1: Desmitificando la cultura. Aguilar; 2006.
Watzlawick, P.; Beavin Bavelas, J.; Jackson, D.D. Teoría de la comunicación humana. Herder; 1989.